骨粗しょう症の薬と飲むと、歯科治療はできない? ①
栃木県宇都宮市兵庫塚町の歯医者 やまのうち歯科医院の山之内です。
今回は、薬物によりあごの骨が壊死してしまう病気について書いていきます。
まず初めに、薬剤関連顎骨壊死(MRONJ)の歴史についてお話しします。
2003 年に高用量の経静脈ビスホスホネート製剤を使用する、悪性腫瘍や骨粗鬆症患者さんが難治性の顎骨壊死が発症することを初めて報告しています。
まだ、ビスホスホネート製剤による顎骨壊死については、比較的新しいことがわかります。
通常、壊死は細胞や組織が酸素や栄養供給を受けられず、その結果として死滅する状態を指します。
壊死は、さまざまな原因によって引き起こされることがあります。
一般的な原因としては、血液供給の不足、外傷、感染症、放射線障害、化学物質の曝露、薬剤の副作用などがあります。
これらの要因が組織に損傷を与え、細胞の機能が失われることで壊死が発生します。
壊死は、その範囲と重症度に応じていくつかの形態に分類されます。
一般的な形態には、乾燥壊死(乾魚焼)や潰瘍壊死(腐敗壊死)、凝固壊死、融解壊死などがあります。
壊死した組織は通常、充血、炎症、壊死組織の排除といった治癒プロセスによって体から排除されることが目指されます。
壊死は、早期に発見および治療が行われない場合、重篤な合併症や致命的な結果を引き起こす可能性があります。
したがって、壊死が疑われる場合は、医療専門家に相談し、適切な診断と治療を受けることが重要です。
話は戻りますが、2004 年 Ruggiero らは、低用量経口ビスホスホネート製剤を使用している骨粗鬆症患者さんでも、難治性骨髄炎もしくは顎骨壊死が起こることを報告しています。
最初は、静脈に行うBP製剤によって引き起こされれと思われましたが、低用量の飲み薬ビスホスホネート製剤にも顎骨壊死がおきました。
さらに、デノスマブ製剤は、ビスホスホネート 製剤とは骨吸収抑制の作用機序が異なるため顎骨壊死は発現しないと考えられていましたが、高用量と低用量双方において顎骨壊死が報告されました。
ビスホスホネート製剤によるものは BRONJと呼ばれ、デノスマブ 製剤によるものは DRONJと呼ばれ、この両者を合わせて antiresorptive agent-relatedosteonecrosis of the jaw(ARONJ)と呼ばれていました。
しかしながら、新たにベバシズマブやスニチニブを含む血管新生阻害薬等による顎骨壊死が報告され、2014 年米国口腔顎顔面外科学会(AAOMS)のポジションペーパーでは 、MRONJと記載されました。
2016 年の日本のポジションペーパー ではARONJ の名称を採用したが、現在では MRONJ が一般的となってきています。
ビスホスホネート製剤は投与間隔の長いもので、1 週間、1 か月あるいは 1 年の製剤が開発され、低用量でも経口のみではなく、経静脈製剤も出てきています。
また、ビスホスホネート製剤から デノスマブ製剤への切り替え症例も増加しています。
ここ最近では、骨形成促進作用と骨吸収抑制作用のデュアルエフェクトを有する抗スクレロチン抗体のロモソズマブでも顎骨壊死が報告されていまして、顎骨壊死に関連する薬剤およびその服薬形態は多様化してきています。
国内外における、MRONJ に関するポジションペーパーおよびコンセンサスペーパーについて
これまでに、国内外で多くのポジションペーパーが発刊されています。
日本では 2010 年に最初のポジションペーパーが刊行された後、2012 年に改訂追補版が出版されたのが知られています。
その後、2016 年に改訂して、2017 年に出版されました。
この、2016年のポジションペーパーは日本骨代謝学会、日本骨粗鬆症学会、日本歯科放射線学会、日本歯周病学会、日本口腔外科学会、日本臨床口腔病理学会の 6 学会の顎骨壊死検討委員会による統一見解として提案されました。
今までは、わかっていても中止すべきなのか、どれくらい中止したら用のか、そのタイミングなど混乱した時期が続きました。
特に、歯科でビスホスホネート製剤を服用している患者さんに対して、抜歯を行わなければならない時、どのタイミングで抜歯をしなければならないのか手探りの状態の時もありました。
医科の先生でも、意見が分かれたことがありました。
そして、ポジションペーパー作成に当たっては、本疾患の定義や診断、ステージング、リスク因子、治療法などに対して、それまでに蓄積されたデータに基づき、委員会で討議しました。
さらに、厚生労働省から、2018 年に骨吸収抑制薬に関連する顎骨壊死・顎骨骨髄炎が発表されました。
海外においては、2007 年に AAOMS がポジションペーパーを発刊して以来、2009 年、2014 年にアップデートされ 、2022 年に最新版が出版されました。
このほか、多職種による国際コンセンサスに基づいたシステマティックレビュー結果が 2015 年に米国骨代謝学会雑誌に発表された 7)。さらに、2020 年にはイタリア顎顔面外科学会および口腔病理医学会 、2021 年には European Calcified Tissue Society(ECTS)がそれぞれ本疾患に関するエビデンスおよびコンセンサスをまとめた最新版を発刊している。
本ポジションペーパーの特色について
2016年度 では顎骨壊死の呼称は ARONJ とされていましたが、本ポジションペーパー(2023年)ではガン剤使用しているMRONJとなりました。
MRONJ の診断において、潜在性・非骨露出型病変であるステージ 0 は診断基準(骨露出)を満たさないことから、分類としては残すものの、診断・統計から外すことになったそうです。
また 2016 ではステージ別に画像所見が記載されていましたが、別項目として画像診断を記載しています。
ビスホスホネート製剤やデノスマブ製剤、血管新生阻害薬に加えロモソズマブといった新規薬剤による MRONJ も報告されています。
2023年では、用量別、薬剤別や投与間隔の違い等における本邦での最新のMRONJ の発症頻度を調査、記載しています。
抜歯をはじめとした外科手術前の予防的休薬の是非については、未だ明確な回答が得られていなかったことから、本ポジションペーパーの背景と目的についての内容です。
委員会では、システマティックレビューを行い、現状でのエビデンスに従う推奨を提示しています。
システマティックレビューは、エビデンスの中で最も高いものとされています。
2016年では、ステージ1 は保存的治療、ステージ 2 はまず保存的治療を施行し、難治例に対して抗菌薬療法および外科的治療を考慮、ステージ 3 は外科的治療が主な治療法として記載されましたが、近年、ステージによらず外科的治療が有効であるというエビデンスが集積していることから、新しい治療戦略を明記しています。
MRONJ の予防に際しては医科歯科連携が重要であることは 2016年でも明記されてきましたが、2023年では、連携に不可欠な処方医からの情報および歯科医からの情報を明記し、医歯薬連携の実例を提示しています。
ここでも、歯科歯科連携が重要となるのは、ここでも言われています。
以下の 3 項目を満たした場合に MRONJ と診断しています。
〇ビスホスホネート製剤やデノスマブ製剤による治療歴があること。
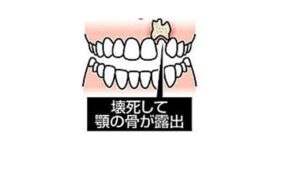
〇8週間以上持続して、口腔・顎・顔面領域に骨露出を認めること。または口腔内、あるいは口腔外から骨を触知できる瘻孔を8週間以上認めること。
〇原則として、顎骨への放射線照射歴がないもの。また、顎骨病変が原発性がんや顎骨へのがん転移でないこと。
MRONJ の原因薬剤についての内容
2016では、ビスホスホネート製剤とデノスマブ製剤投薬患者に発症する疾患概念でしたが、近年ロモソズマブや血管新生阻害薬であるベバシズマブ、スニチニブ、免疫抑制薬であるメトトレキサート、エベロリムスなど骨吸収抑制薬とは異なる作用機序の薬剤も登場したことから、本委員会では、この疾患の病態を様々な骨修飾薬(BMA)からなる「薬剤に関連する顎骨疾患」という位置づけで、MRONJを採用しました。しかし、ARA であるビスホスホネート製剤とデノスマブ製剤が本疾患の主たる原因であり、他の薬剤は症例報告が散見されるものの、単剤での発症を裏付ける大規模なコホートスタディはないため、今後この呼称を裏付ける十分なエビデンスの集積が必要と考えられます。
骨露出を認める期間について
8 週間以上骨露出がしたままでいるという解釈は、一般的には抜歯をはじめとする骨露出を伴う歯科の外科治療後の抜歯創などの治癒経過を考えに置いたものです。
近年、本疾患の病態に関する多くの報告が蓄積され、歯科的治療前にすでに潜在的に本病変が発症している症例を経験するようになりました。
しかも骨露出を伴わない症例(いわゆるステージ0)が多く存在することから、8 週以内でも、経過や画像所見などから明らかに治癒傾向のない骨壊死がみられる場合は MRONJ と診断できることを本委員会で支持するに至りました。
放射線治療と ARA の治療歴が重なった場合の解釈について
放射線照射歴があり、ビスホスホネート製剤やデノスマブ製剤も投与されている場合、放射線とARAのいずれに由来するかを判断するのは容易ではないとのことですが、照射線量や ARA の累積投与量、画像所見から総合的に判断するそうです。
臨床症状とステージングについて、
MRONJ の臨床症状とステージング、潜在性、非骨露出型病変の分類があります。
放射線治療をしていなく、ガン治療以外の骨粗しょう症の投薬でおられる方は、投薬しながら抜歯するという考えなのでしょう。
ただし、いきなり抜歯ではなく、口腔内環境を整えて炎症を改善してからではないと感染して予後が悪くなる可能性が高いので、医科歯科連携が必要でしょう。
その他の全身疾患との関連性について気になる方は、下記をクリックしてください。
歯周病治療と全身疾患 肝疾患との関係