虫歯菌数と小児の生活習慣の関係について
栃木県宇都宮市兵庫塚町の歯医者 やまのうち歯科医院の山之内です。
虫歯菌と子供の生活習慣の関係について書いていきたいと思います。
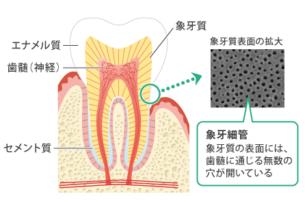
蝕原生菌であるミュータンス連鎖球菌は,乳歯の萌出後に検出されることが知られています。
この菌の伝播については,母子を中心とする家族内の感染とする報告が多くなされています。
ミュータンス菌が早期に定着したお子さんは,遅く定着した小児と比較し,高い虫歯になりやすい状態にあります。
子どもと接する機会の多い親からの感染を防ぐことが,小児の虫歯予防へつながると考えられるといわれています。
母子感染を防ぐためには,母親の唾液中のミュータンス菌数を減らすことが重要であり,そのために口腔清掃やキシリトールの応用が試みられています。
感染とは,病原体が宿主の体内に侵入し,定着増殖することであり,侵入しても定着しなければ感染とはいえません。
すなわちお子さんに菌を定着させない要因について調査し,保健指導を行うことは,感染のリスクを低下させる可能性につながります。
本研究では,雛蝕のない小児を対象として,小児の生活習慣とミュータンス菌の存在について検討に加えています。
対象ならびに方法は、3~5歳の幼稚園児330名を対象に歯科健診および車岡山大学大学院医歯学総合研究科行動小児歯科分野Dentocult-SMRStripmutansテスト(SMテスト)を行い,そのうち離蝕のない小児114名を抽出しています。
また同時に,保護者に間食習’慣や歯磨き習’慣を中心とした15項目の生活習’慨に関するアンケートを実施しています。
SMテストはパラフィンペレットを1分間噛ませ,付属のプラスチックストリップを使用し、クラス0からクラス3までの4段階判定を行いました。
なおSMテストとI唾液1.0m/あたりのミュータンス菌数との関係は,クラス0では<1℃FU/m/。
クラス1は~1(1℃FU/mノ,クラス2は105~10″CFU/m/.多′ラス3は>10’CFU/m/です。
歯科健診は,十分な照明下で歯鏡を,また必要に応iて探針を使用して行いました。
そして,SMテストによってミュータンス菌の存在を外的基準とし,得られたアンケート項目を要因として数量化理論を用い計算しています。
そしてアイテム内のカテゴリーウエイトの最大値と最小値の差であるレンジと偏相関係数から,ミュータンス菌の存在にかかわる生活習慣について調査しました。
さらに菌の存在と関係の深い生活習慣の項目を抽出し,t検定を用い検討を加えています。
結果
SMテストの判定結果の分布は,クラス0は69.3%(79/114名),クラスlは21.9%(25/114名).クラスは8.8%(10/114名)であり,クラス3は1名もいませんでした。
クラス0をミュータンス菌未検出群(以下SM-群とする),クラスlおよびクラス2は,ミュータンス菌が存在すると考え検出群(以下SM+群とする)に群分し外的基準としました。
レンジならびに偏相関係数の順位が上位である項目ほど,ミュータンス菌の存在と関係が深いことを意味しています。
上位にランクされている項目としては,①間食回数②甘食を始めた時期③保護者の餓蝕の状態④食後の歯磨き⑤間食の規則性⑥甘味飲料の回数⑦よく飲む飲み物となってます。
次に,各項目のカテゴリーウエイトを参考にしていきます
。
カテゴリーウエイトが正の値を示すほどミュータンス菌が検出される可能性が低く,負の値が大きくなるほど可能性力高くなります。
検出の可能性が低くなる生活習慣項目は,甘食を始めた時期が3歳以上,間食後に歯磨きをする,保護者の鰯蝕が普通.少ないの順でした。
一方,検出の可能性か高くなる項目は,間食回数が3回以上,間食の不規則摂取,甘味飲料をよく飲むの順でした。
次に,各アンケート項目でレンジならびに偏相関係数の高い項目において,ミュータンス菌の存在との関係についてt検定を行っています。
間食の不規則摂取児(48.6%,37/114名)は,規則摂取児(22.1%.77/114名)に比べ,検出率が有意に高くなってます。
また,間食回数3回以上の小児(47.1%,17/114名)は,2回以下の小児(26.8%.97/114名)に比べ,検出率か有意に高くなっています。
次に,甘味飲料を多く飲む小児(47.8%,23/114名)は,お茶や牛乳を中心に飲む小児(26.4%,91/114名)と比べ,検出率が有意に高いです。
さらに,保護者自身の餓蝕が多い者(37.5%,72/114名)は普通。少ない者(19.0%,42/114名)と比べ,検出率が有意に高いです。
間食後の歯磨きをしない小児(37.5%,88/114名)は,歯磨きをする小児(7.7%.26/114名)に比べ,検出率が有意に高くなりました。
しかし,甘食を始めた時期が3歳以上の小児(21.4%,28/114名)と2歳以下の小児(33.7%,86/114名)では,有意の差は認められませんでした。
考察
本研究では,小児の生活習慣とミュータンス菌数との関係について検討を加えています。
ミュータンス菌の選択培地は,GoldらのMSB培地が一般的です。
しかし,この方法では,操作が煩雑なため多人数を対象とする疫学調査には適しません。
Jensenによると,SMテストとMSB培地上のミュータンス菌数は強い相関関係があると報告しています。
なおMSB培地は20%のしょ糖が含まれているが,SMテストの培地には,ストリップへのコロニー付着を容易にするため,30%のしょ糖が含まれているものを,う蝕のない小児を対象としてSMテストを行い,ミユータンス菌の存在について調べました。
そして判定結果を2群に分け,クラス0群(69.3%)をSM-群,クラスl~3群(30.7%)をSM+群とし分析を行いました。
3~5歳児の有所見者(クラスl~3)の割合は,約60.4~66.7%であり,本研究の約2倍と多くなっています。
しかし,今回は,う蝕のない小児を対象としているためクラス0が最も多くなったと考えられます。保護者とその子どものう蝕罹患状態には,正の相関関係が認められます。
未処置歯を有る母親の子どもは,有しない母親の子どもに比べ2歳時のう蝕が多かったとしています。
この理由として,歯の形態や生活習慣の類似性が考えられますが,ミュータンス菌の家族内の感染も重要な要因の一つと考えれています。
ミユータンス菌の感染は歯の萌出とともに始まることが知られており,Caufieldによれば平均感染年齢は22か月であり,19か月で25%,31か月で75%の小児から検出されます。
1歳半から3歳に検出されることということですね。
なので1歳半検診、3歳児検診は妥当な時期というわけですね。
また,この時期に感染しやすいことから”感染の窓”と名づけられています。
感染は,子どもと最も接する機会の多い母親からが主であるが,遺伝子型の研究により父親や保育園の友達などからも感染する可能性が知られています。
母子感染を予防するため,多くの報告があるBrambillaらによると,母親に毎日フッ化物とクロルヘキシジンの洗口の処置を行った場合,小児のミュータンス菌レベルが有意に低かったと報告しています。
日本では、海外で使用しているクロルヘキシジンの量に比べて非常に少ないので、フッ化物の塗布とフッ素入り歯磨き粉を使用しましょう。
また、出産後3か月から母親にキシリトールガムを噛ませたところ,5歳まで小児のミュータンス菌レベルが有意に低かったとしています。
妊産婦教室において,食物の噛み与えをさせない指導を徹底することで,2歳6か月時までは,まったくう蝕の発生を認めなかったとしています。
しかしミュータンス菌は,一度口腔内に定着すると,完全に除去することが困難とされています。
菌数がl×10℃FU/m/より高くなると永久感染し,一度感染した後にはそのレベルが上昇すると述べています。
ミュータンス菌の菌数を低下させるために隣接面のPMTC(プロフェッショナル・メカニカル・ツース・クリーニング)を行ったが,菌数は一時的に低下するのみであると述べています。
最近では,ミュータンス菌を除菌するために,歯科医院でPMTCを行い,クロルヘキシジンケルをトレー法で塗布し,さらには家庭ではフッ化物を利用する,デンタル・ドラッグ・デリバリー・システム(3DS)の応用が試みられており,今後の応用が期待されています。
感染とは,病原体が宿主の体内に侵入後,定着増殖し,しかも機会があればいつでも宿主に為害作用が現われる状態をさします。
その結果として病的現象が現われることが発病です。
つまり感染の成立のためには,ミュータンス菌が小児の口腔内に侵入し,歯牙の表面に定着する必要があります。
餓蝕は,ミュータンス菌の感染により初発することを考慮すると,感染の時期が遅れれば,以後の小児の雛蝕催患が低下することが理解できます。
また,口蓋裂児に対して哨乳を可能にするためしジン床が用いられているが,床の装着によりミュータンス菌は早期に定着するという報告もあります。
先に述べた感染予防の研究では,母親のミュータンス菌を減らすことに主眼をおいていますが,もう一つの方法は,宿主(小児)側の因子の強化になります。
すなわち,ミュータンス菌が侵入しても,その後の定着を防ぐ因子を調べ,保健指導を行うことは,感染の予防につながると考えられます。
研究では,ミュータンス菌の存在を外的基準として林の数最化理論を用いています。
この分析方法は,当初胃がんや動脈硬化のリスクファクターの研究について用いられてきましたが,歯科領域では1歳6か児歯科健診等における餓蝕発生の要因分析に応用されています。
今回,上位にランクされたのは,主として食生活に関する項目でした。
久保田らの,数量化理論を用いた1歳6か月児の研究においても,関係の強い項目として,就寝時の哨乳の有無,間食としてよく飲む飲み物,間食回数,夕食前の菓子摂取頻度であり,食生活に関する項目が多く認められました。
Grindefjordも1歳児で夜間の甘食摂取量,甘食の摂取頻度が多い場合,ミュータンス菌出現のオッズ比が高いと述べています。
これらミュータンス菌の検出と食生活との関係が深い理由として,菌の定着には,ショ糖の存在が大きく関与していると考えられます。
さて西野らは,対数線形モデルを用い離蝕発生要因について調査したところ,母親のカリオスタットテストは,1歳6か月時の鶴蝕とは関連性が低かったが,3歳時では最も強かったと報告しています。
ミュータンス菌の母子感染は,乳臼歯の萌出開始期から完了まで急増する2~3歳になることから,1歳6か月から3歳までの間に母親の口腔細菌叢の影響を受けることが,小児の離蝕発生につながると考えられます。
また三原らは,2歳時におけるカリオスタットテストと生活習‘慣との関係について調べたところ,離蝕活動性が高くなる項目として,就寝時の哨乳ピン使用,間食の不規則摂取,間食回数が3回以上,おやつを遊びながら食べる,市販ジュース・炭酸飲料を飲む等をあげています。
カリオスタットテストの色変化は,細菌(歯垢)の酸産生能によるものですが,酸産生菌としては,主としてミュータンス菌や乳酸菌と考えられていることが研究において関連性が認められました。
理由は,食生活の乱れが,菌の定着につながり,う蝕活動性が高くなったと考えられます。
以上のことより,ミュータンス菌の母子感染を防ぐは,母親の口腔を清潔に保つことで,小児の口腔への侵入を防ぐことが重要になります。
また同時に,今回抽出された項目に従い,保健指導を行えばミュータンス菌の定着のリスクが減少し,ひいては小児の離蝕予防につながることが期待できます。
まとめ
鎚蝕のない3~5歳の小児114名を対象として,Dentocult-SMRStripmutansテストを用いミュータンス連鎖球菌数について調べ,同時に生活習’慣に関するアンケートを実施しました。
そしてミュータンス連鎖球菌数とアンケート項目との関係について調査しました。
その結果,以下の項目はミュータンス連鎖球菌数と有意に関係していた。
1)間食の間食の不規則摂取
2)間食回数3回以上
3)甘味飲料を多く飲む
4)保護者の餓蝕が多い
5)間食後の歯磨きをしない
上記の生活習慣は,ミュータンス連鎖球菌の定着と関係することが示されました。
以上のことより
これらについての保健指導を定着する2歳以前に行うことにより,菌の定着を防ぐことが小児のう蝕予防につながることが期待できます。